陈奕医生的科普号
- 医学科普 孕期静脉血栓栓塞症,你了解吗?
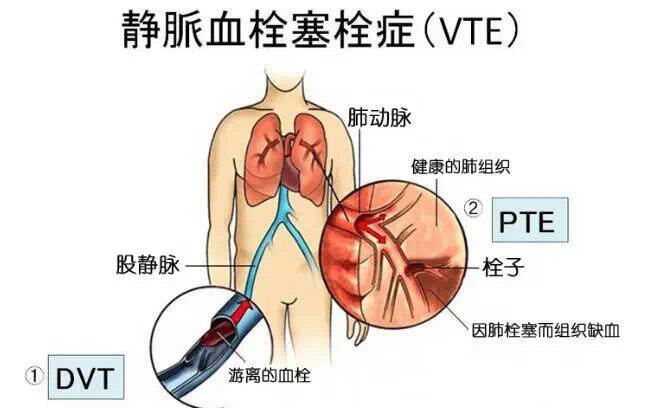
血栓栓塞在逐渐侵入我们的生活,威胁着我们的健康,国际血栓与止血学会将每年10月13日定为“世界血栓日”,呼吁全球提高对血栓性疾病的认知,共同重视及预防因血栓导致的疾病甚至死亡。 那么,什么是血栓性疾病呢? 简单来说就是血液在血管内不能正常流动,形成了血栓且栓塞了血管,使血液不流通,从而导致的一系列问题,甚至还会危及生命。就好比在高速公路上,由于事故阻碍了车辆正常通行,整条高速公路将处于交通瘫痪的状态。一提到血栓,大家可能更容易想到老年人易得的脑血栓,这一般是由于动脉粥样硬化导致的动脉血栓引起,但是今天要和大家谈的是我们孕产妇容易发生的静脉血栓栓塞,和老年人的脑血栓有很大的不同,现在就让我们一起了解一下吧! 1、什么是静脉血栓栓塞症呢? 医生们常说的VTE就是静脉血栓栓塞症的英文缩写,包括深静脉血栓形成和肺栓塞,在我们妊娠及产褥期都有可能发生,尤其产后1周内发生风险最大。目前不同国家和地区统计的妊娠相关VTE发病率为0.5-2.2‰,看似不高,但却是导致孕产妇死亡的重要原因之一,这也是我们之所以要重视妊娠和产褥期静脉血栓栓塞的原因。 2、为什么孕产妇更容易得静脉血栓栓塞症呢? 女性怀孕后身体会发生一系列的生理变化。 (1)血液高凝。人的机体是非常聪明的,为了应对分娩时可能要发生的出血问题,女性怀孕后血液中凝血因子增多,使孕妇的血液更容易凝结,以减少分娩时出血。但这种适应性的改变无形中也增加了血栓形成的风险。 (2)子宫压迫。随着孕周的增加子宫逐渐增大,特别是到中晚期,增大的子宫会压迫下腔静脉,使静脉回流受阻导致血液瘀滞,缓慢流动的血液更容易在血管内形成血栓。 (3)分娩应激。无论是阴道分娩还是剖宫产术,在分娩过程中都可能损伤血管,从而增加血栓形成的可能。子痫前期、胎盘早剥等并发症也会增加血栓形成的风险。 因此,孕产期发生静脉血栓栓塞症的风险要远高于孕前,而产后这一风险较产前继续升高,为同年龄非孕女性的4-5倍。如果下肢深静脉血栓脱落形成肺栓塞,会出现胸痛、憋气,更是严重威胁产妇生命,是导致孕产妇死亡的主要原因之一。因此我们大家都要高度关注,特别是对于具有深静脉血栓高危因素的孕产妇更应对其有所了解。 3、哪些产妇更容易发生静脉血栓栓塞呢? (1)近年“全面两孩”政策放开后,很多女性冒着高龄的危险要“二孩”,导致相应妊娠期合并症和并发症增加。现在社会经济发展,产妇在孕期营养过剩,进食高油高脂的食物以及运动减少,会导致超重甚至肥胖。高龄和肥胖都会增加血栓发生风险。 (2)由于现代生活的不规律、生育年龄推迟等因素,不孕的人群增多。随着辅助生殖技术不断发展,受孕几率提升,特别是双胎妊娠明显增加。然而在辅助生殖受孕过程中药物应用、激素水平改变等也使血栓发生风险增加。 (3)很多孕妇因先兆流产、先兆早产等征兆长期卧床保胎,制动必将引起血流缓慢,更容易导致血栓发生。 (4)众所周知,“坐月子”是我国的传统习俗,产后皮肤排泄功能旺盛,大量褥汗,本是产褥期生理现象,但因“捂月子”、“不能见风”、“慎畏寒”等陈旧观念,又未及时补足水分,导致脱水甚至产褥中暑,加之产褥期缺乏活动,都会增加血栓形成的风险。 4、如何预防静脉血栓栓塞呢? 具有上述这些风险因素的准妈妈也不用太过担心和焦虑,深静脉血栓虽然可能导致严重的并发症,但它是可防可治的。 (1)提高认识,识别高危因素。例如:以前本人或直系亲属患有静脉血栓栓塞,高龄、肥胖、经产,此次患有孕期合并症,辅助生殖等都会增加血栓发生风险,应及早就医,请医生进行评估并给予相应预防措施。 (2)改善生活方式监测自己的症状。孕期多运动,合理饮食,多饮水,这样可以减少血栓形成风险。 (3)早期识别发现定期产检。如果孕期发现小腿肿痛酸胀要引起注意、及时就诊。观察小腿是否肿胀的办法就是量腿围,孕妈在孕期可以用尺子测量小腿围,即小腿最粗的位置用皮尺量一圈的数值。如果两条腿围度不一致,一侧大于对侧2cm以上,或出现疼痛症状更要重视,务必及时就诊。 (4)进行风险评估根据医生建议合理预防。要根据医生的评估建议采取相应措施。对于低危的孕妈妈,只需要养成良好的生活方式,无需特殊处理。而中危和高危的孕妈妈要根据医生建议进行相应预防措施。一般包括物理预防和药物预防。物理预防就是穿着弹力袜,可以根据腿围购买适合的弹力袜,脚踝水平的压力建议在18~23 mm Hg(1 mm Hg=0.133 kPa)。如果住院则也可选择空气压力泵。药物预防通常选择低分子肝素,但是一定要严格按照产检大夫的医嘱使用。 最后,请孕妈妈们一定要重视静脉血栓栓塞症,孕期要合理饮食多活动,养成良好的生活方式。定期产检,适当了解科普知识,有任何小腿胀痛或胸闷憋气请及时就诊!希望每一位孕妇都能安稳度过这“十月怀胎”,平安顺利地成为一名母亲。 李芷馨 文 陈奕 审校
 陈奕 主任医师 北京妇产医院 产科3048人已读
陈奕 主任医师 北京妇产医院 产科3048人已读 - 医学科普 我的宝宝长得小怎么办?
李小卉 原创 陈奕 审校 什么是胎儿生长受限? 胎儿生长受限是指因母体、胎儿、胎盘等病理因素影响,胎儿没有发挥出应有的生长潜能。常常表现为宝宝比预期小——超声估测的胎儿体重或腹围小于同孕龄的第10个百分位。 倘若把一年内北京妇产医院所有出生的宝宝根据出生体重从小到大排一个长队,排在前十分之一的宝宝更有可能诊断为胎儿生长受限。但体重小的宝宝并不一定都是有问题的比如因为爸爸妈妈的体型小而天生个头偏小的宝宝。胎儿生长受限则是本应长到正常大小而实际却没有达到。 什么原因会导致我的宝宝生长受限呢? 原因可以分为三个方面:妈妈的问题、宝宝的问题、以及胎盘或脐带的问题。 这里列举了一些常见原因: ? 脐带或胎盘这两个给宝宝提供氧和营养物质的器官出现了问题,宝宝获得的营养少,自然就会偏小。比如胎盘的形态异常,可能导致胎盘灌注不足,胎盘不能发挥它相应的功能,从而影响到宝宝的生长。脐带过细、过度扭转同样也会影响胎盘对宝宝的营养输注。 ? 母体的因素。准妈妈如果患有慢性高血压,子痫前期,糖尿病,自身免疫性疾病等,或是严重营养不良都会引起宝宝生长受限。孕期有风疹、巨细胞病毒、弓形虫或梅毒等宫内感染会影响宝宝生长发育。孕期持续的烟酒嗜好或药物滥用更是对宝宝生长造成不良影响。 ? 如果宝宝自身存在先天疾病或染色体异常也会表现为生长受限。 ? 目前还没有证据表明新型冠状病毒感染会增加胎儿生长受限的几率。 但很多时候,往往不能发现确切的病因,这个时候良好的监测就变得非常重要。 对我的宝宝有什么短期和长期影响? 宝宝的预后首先取决于胎儿生长受限的病因,其次是生长受限的严重程度,生长受限开始的时间,以及宝宝分娩时的孕周。 生长受限的宝宝更容易发生: ? 缺氧相关的并发症,如肺支气管发育不良,缺血缺氧性脑病,败血症,出生后使用呼吸支持等 ? 出生后体温调节不良 ? 出生后红细胞异常增多 ? 新生儿低血糖 ? 新生儿坏死性小肠结肠炎 ? 死产。胎死宫内的风险增加。 ? 紧急剖宫产的风险增加。 大多数体重偏小的宝宝发育会跟上正常孩子,但有时候(尤其是早产的胎儿生长受限宝宝)可能会出现发育延迟。 有研究表明胎儿生长受限的宝宝在成年后发生代谢综合征、心血管疾病的风险较正常胎儿增加。 如果我的宝宝诊断或怀疑是胎儿生长受限,该怎么治疗和处理呢? ? 首先医生会核对你的孕周,确保孕周是计算准确的。接下来医生要根据你的情况,选择性进行一些血液检查或羊膜腔穿刺来进一步明确病因。然后根据不同的病因进行更精准的治疗。包括对准妈妈疾病的治疗和改善胎盘循环使宝宝获得更多营养的治疗。 ? 详细、规律的b超监测是必不可少的,用来观察胎儿生长趋势和宝宝在子宫内的状况是否是良好的。到孕晚期还会定期为宝宝做胎心监护来监测宝宝的状况。 ? 当然准妈妈自己关注计数胎动也是非常重要的,这是宝宝通过胎动在悄悄告诉妈妈“我很好”或者“我很不舒服” 目前对于胎盘脐带因素导致的胎儿生长受限还没有什么有效的治疗手段,最好的方式就是从多个方面仔细监测宝宝的生长情况,终极治疗方式就是让宝宝离开母体不良的宫内环境。 而终止妊娠的时间取决于每个人的情况。对于胎儿状况良好,母亲没有合并症或并发症者,可以期待到足月。但如果胎儿状况不稳定,母亲妊娠合并症并发症加重,那可能会提前终止妊娠。 胎儿生长受限本身并不是剖腹产的绝对指征,但胎儿生长受限的宝宝本身可能存在宫内缺氧,会难以耐受分娩时子宫强烈收缩带来的缺氧状态,所以临床选择剖腹产的几率更大一些。但具体的分娩方式还是要具体问题具体分析。 我可以做哪些有助孩子健康的事情? ? 首先记着宝宝生长受限永远不是你的错,不用自责。 ? 有些医生会建议产前卧床休息,但现有的文献证据并不支持这么做。美国妇产科医师学会的最新指南也并不建议因胎儿生长受限而卧床休息;这样反而会带来一些坏处——包括血栓,骨质流失,甚至是抑郁。 ? 合理膳食。有些准妈妈一听到自己的宝宝小,就开始额外地过多补充营养,但妈妈吃得多,不代表都被宝宝吸收,反而还容易让妈妈体重增长过多。所以不要盲目进补,觉得自己多吃点,宝宝就能够长大一点,而是要吃有营养价值的食物,孕期食谱安排很重要。医院有专门的产科营养门诊,可以到那里做咨询。 ? 按时产检,配合医生的检查与监测,及时发现问题。 ? 建议准妈妈停止吸烟,喝酒或服用有害于胎儿的药物。 撰文:李小卉 参考文献 1. ACOG Practice Bulletin No. 204: Fetal Growth Restriction. Obstet Gynecol, 2019. 133(2): p. e97-e109. 2. 段涛, et al., 胎儿生长受限专家共识(2019版). 中国产前诊断杂志(电子版), 2019. 11(04): p. 78-98. 3. Di Mascio, D., et al., Outcome of coronavirus spectrum infections (SARS, MERS, COVID-19) during pregnancy: a systematic review and meta-analysis. Am J Obstet Gynecol MFM, 2020. 2(2): p. 100107. 4. Longo, S., et al., Short-term and long-term sequelae in intrauterine growth retardation (IUGR). J Matern Fetal Neonatal Med, 2013. 26(3): p. 222-5. 5. Chauhan, S.P., et al., Neonatal Morbidity of Small- and Large-for-Gestational-Age Neonates Born at Term in Uncomplicated Pregnancies. Obstet Gynecol, 2017. 130(3): p. 511-519. 6. Gülmezoglu, A.M. and G.J. Hofmeyr, Bed rest in hospital for suspected impaired fetal growth. Cochrane Database Syst Rev, 2000. 1996(2): p. Cd000034. 7. Maloni, J.A., Antepartum bed rest for pregnancy complications: efficacy and safety for preventing preterm birth. Biol Res Nurs, 2010. 12(2): p. 106-24.
 陈奕 主任医师 北京妇产医院 产科1835人已读
陈奕 主任医师 北京妇产医院 产科1835人已读 - 医学科普 准妈妈们如何识别和预防早产
近年来,社会经济水平不断提升,人们的工作与生活压力也明显增加,生育年龄后延。同时随着辅助生殖技术的不断发展及二胎政策开放,高龄产妇逐年增加,妊娠并发症也随之增多。医学的不断发展使早产儿救治水平得到极大的提高,因此早产的发生率也有所增加,早产的发生会对孕妇的身体健康造成损害,同时早产儿的器官发育尚不健全,非常容易出现多种并发症,出生的孕周越小,预后越差,早产是造成围产儿死亡的首要因素。因此,对准妈妈来说,了解和正确认识早产十分重要。 一、 首先让我们了解一下早产是什么? 通常怀孕到37周称为足月,而早产指妊娠达到28周但不足37周分娩者,此时娩出的新生儿称为早产儿。 二、 早产有哪些表现呢? 早产临产的主要表现为孕28到37周出现的较规律的宫缩(间隔时间5-6分钟,持续时间达30秒以上),同时伴有宫颈管逐渐缩短和宫口的扩张。而早产临产之前通常会出现不规律、或较为频繁的下腹紧缩感,有时会伴有少量的阴道流血。 三、 什么样的人容易发生早产呢? 我们又怎样才能够尽可能避免早产的发生呢? 为什么有的人会有先兆早产的表现,甚至发生早产,而有的人确没有呢? 这是因为发生早产的孕妇通常会有一些高危因素存在,因此就需要准妈妈了解,自己是否存有这些危险因素?针对这些高危因素,我们又怎样预防呢? 1.做好孕前咨询 众所周知,年龄过大或过小,体重过轻,有吸烟饮酒等不良习惯都会增加不良妊娠结局的可能性,这也包括早产,所以我们应该尽量避免高龄或低龄怀孕,增强自身体质,戒烟戒酒,从备孕阶段开始,就保持一个适合孕育新生命的最佳状态。还有需要注意的是,如果之前有过流产或早产,做过子宫颈的手术,或者两次怀孕的间隔过短,这样的人群发生早产的几率会更大,就更需要提高警惕,积极做好孕前咨询。 2.重视孕期保健 规律产检是充分了解自身及胎儿状况的最佳渠道,更加有利于我们及时发现异常,针对早产进行有效的预防。如果准妈妈患有高血压、糖尿病等合并症发生早产的几率会有所增加,需要规律产检,遵医嘱积极治疗监测十分关键。同时,双胎或多胎妊娠、先天子宫形态异常、羊水量过多会导致子宫的张力过大,从而增加早产风险。阴道超声检查发现子宫颈长度
陈奕 主任医师 北京妇产医院 产科1656人已读





